El dolor de espalda que baja por la pierna, el hormigueo en los dedos de la mano, la rigidez que no cede con el reposo. Detrás de estos síntomas frecuentes se esconde, en un porcentaje alto de casos, una hernia discal. Cerca del 80 % de la población adulta sufre dolor lumbar en algún momento de su vida, y entre el 1 % y el 3 % de esos episodios tiene su origen en un disco intervertebral dañado.
Conocer qué ocurre dentro de tu columna, cómo se diagnostica y qué opciones reales de tratamiento existen marca la diferencia entre una recuperación completa y años de molestias crónicas. En INGUZ tratamos esta patología a diario en nuestros centros de Leganés, Getafe y Vallecas, y sabemos que la información precisa es el primer paso para tomar buenas decisiones.
QUÉ ES UNA HERNIA DISCAL Y POR QUÉ SE PRODUCE
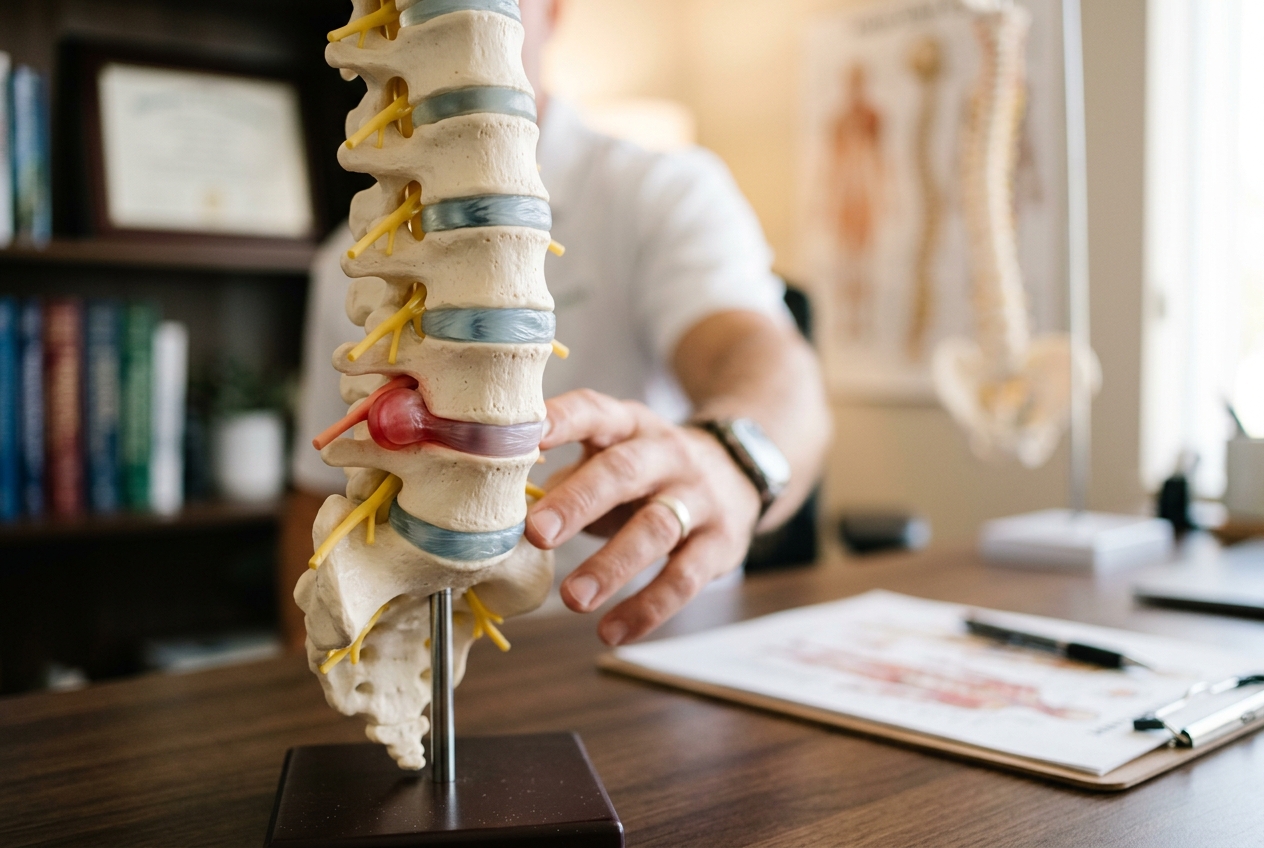
Una hernia discal aparece cuando el núcleo pulposo de un disco intervertebral se desplaza y atraviesa el anillo fibroso que lo contiene. Esa protrusión puede comprimir raíces nerviosas o la propia médula espinal, generando dolor, debilidad muscular y alteraciones sensitivas. No es un problema exclusivo de personas mayores: vemos pacientes de 30 años con hernias sintomáticas provocadas por hábitos posturales mantenidos durante años.
ANATOMÍA DE LOS DISCOS INTERVERTEBRALES
Los discos actúan como amortiguadores entre las vértebras. Cada disco tiene dos partes: un anillo fibroso externo, resistente y elástico, y un núcleo pulposo interno, gelatinoso y rico en agua. La vascularización del disco es casi nula en el adulto, lo que explica por qué su capacidad de regeneración es limitada.
Cuando el anillo se fisura por microtraumatismos repetidos o por una carga excesiva, el núcleo migra hacia el canal raquídeo y genera el conflicto neurológico.
CAUSAS Y FACTORES DE RIESGO PRINCIPALES
La degeneración discal progresiva es la causa más habitual. A partir de los 25 años, los discos pierden hidratación y flexibilidad. Pero el desgaste natural no actúa solo: el sedentarismo prolongado, las cargas mal ejecutadas, el sobrepeso y el tabaquismo aceleran el proceso.
Factores genéticos también influyen: personas con antecedentes familiares de hernia discal tienen hasta un 60 % más de probabilidades de desarrollarla. La falta de musculatura estabilizadora en la zona lumbar y abdominal es otro factor determinante que observamos con frecuencia en consulta.
SÍNTOMAS Y MANIFESTACIONES SEGÚN LA LOCALIZACIÓN
Los síntomas varían mucho dependiendo de qué segmento vertebral esté afectado y de qué raíz nerviosa sufra la compresión. No todas las hernias duelen, y no todo dolor de espalda es una hernia. La clave está en el patrón de irradiación y en los signos neurológicos asociados.
HERNIA DISCAL LUMBAR Y CIÁTICA
La zona lumbar concentra entre el 90 % y el 95 % de los casos. Los segmentos L4-L5 y L5-S1 son los más frecuentes. El síntoma clásico es la ciática: un dolor que nace en la zona lumbar baja y recorre la nalga, la cara posterior del muslo y puede llegar hasta el pie.
Muchos pacientes describen sensación de quemazón, hormigueo o pérdida de fuerza al caminar. Cuando hay afectación del reflejo aquíleo o dificultad para levantar el pie, la compresión nerviosa es significativa y requiere valoración urgente.
HERNIA DISCAL CERVICAL Y DOLOR IRRADIADO
Las hernias cervicales representan entre el 5 % y el 10 % de los casos. Afectan sobre todo a los segmentos C5-C6 y C6-C7. El dolor se irradia hacia el hombro, el brazo y los dedos de la mano, siguiendo el trayecto del nervio comprimido.
Es habitual que el paciente confunda estos síntomas con un problema de hombro o con síndrome del túnel carpiano. La cefalea tensional y la rigidez cervical persistente son señales de alerta que deben evaluarse.
MÉTODOS DE DIAGNÓSTICO MÉDICO
Un diagnóstico preciso evita tratamientos innecesarios y orienta la recuperación desde el primer día. La anamnesis detallada, combinada con pruebas físicas y de imagen, permite identificar el nivel exacto de la lesión.
EXPLORACIÓN FÍSICA Y PRUEBAS NEUROLÓGICAS
El test de Lasègue es la prueba clínica más utilizada para hernias lumbares: con el paciente tumbado, se eleva la pierna extendida y se valora a qué grado aparece el dolor irradiado. Un resultado positivo por debajo de 60 grados sugiere compresión radicular.
La exploración incluye también la valoración de reflejos osteotendinosos, la sensibilidad cutánea por dermatomas y la fuerza muscular segmentaria. Estas pruebas nos permiten localizar la raíz afectada antes de solicitar pruebas complementarias, optimizando el proceso diagnóstico.
PRUEBAS DE IMAGEN: RESONANCIA Y TAC
La resonancia magnética nuclear es la prueba de referencia. Ofrece imágenes detalladas del disco, el canal raquídeo y las raíces nerviosas sin radiación ionizante. El TAC aporta información complementaria sobre estructuras óseas.
Un dato importante: muchas personas presentan hernias discales en resonancia sin tener ningún síntoma. Por eso, la imagen siempre se interpreta junto con la clínica del paciente, nunca de forma aislada.
OPCIONES DE TRATAMIENTO CONSERVADOR
Entre el 80 % y el 90 % de las hernias discales mejoran con tratamiento conservador. La cirugía no es la primera opción ni la más frecuente. El abordaje correcto combina terapia manual, ejercicio terapéutico y control del dolor.
FISIOTERAPIA Y EJERCICIOS DE FORTALECIMIENTO
La fisioterapia es el pilar del tratamiento. En la fase aguda, las técnicas de terapia manual, la neurodinamia y la descompresión vertebral reducen la presión sobre la raíz nerviosa. Una vez que el dolor disminuye, el trabajo activo es indispensable.
En INGUZ seguimos un protocolo de tres fases: fase aguda con fisioterapia y control del dolor, recuperación funcional con ejercicios de estabilización lumbar y core, y readaptación progresiva con entrenamiento personalizado. El mismo equipo de fisioterapeutas y entrenadores trabaja de forma coordinada en cada etapa, lo que evita recaídas por transiciones mal gestionadas.
MANEJO FARMACOLÓGICO DEL DOLOR
Los antiinflamatorios no esteroideos son la primera línea farmacológica. En casos de dolor intenso, los corticoides orales o epidurales pueden reducir la inflamación perirradicular de forma rápida. Los relajantes musculares ayudan cuando existe contractura refleja asociada.
La medicación controla síntomas, pero no corrige la causa mecánica. Sin un programa de ejercicio posterior, la probabilidad de recidiva supera el 50 % en los dos años siguientes.
INTERVENCIONES QUIRÚRGICAS Y PROCEDIMIENTOS AVANZADOS
Cuando el tratamiento conservador fracasa tras 6 a 12 semanas, o cuando existen déficits neurológicos progresivos, la cirugía entra en consideración. Las técnicas actuales son mucho menos agresivas que hace dos décadas.
MICRODISCECTOMÍA Y CIRUGÍA MÍNIMAMENTE INVASIVA
La microdiscectomía es la intervención más frecuente. Se accede al disco a través de una incisión de 2 a 3 centímetros, se retira el fragmento herniado y se libera la raíz nerviosa. La recuperación hospitalaria es de 24 a 48 horas y la reincorporación a la vida normal ocurre entre las 4 y las 6 semanas.
Las técnicas endoscópicas reducen aún más el daño tisular, aunque no están indicadas en todos los casos. La tasa de éxito supera el 85 % cuando la indicación quirúrgica es correcta.
CRITERIOS PARA LA CIRUGÍA DE URGENCIA
El síndrome de cola de caballo es la urgencia quirúrgica absoluta. Se manifiesta con pérdida de control de esfínteres, anestesia en la zona perineal y debilidad bilateral en las piernas. Requiere intervención en las primeras 24 a 48 horas para evitar daño neurológico irreversible, y cualquier paciente con estos síntomas debe acudir a urgencias de forma inmediata.
PREVENCIÓN Y CUIDADOS A LARGO PLAZO
La mejor estrategia contra una hernia discal es que no vuelva a dar problemas. La prevención se basa en dos pilares: cómo te mueves cada día y cómo mantienes tu musculatura a lo largo del tiempo.
HIGIENE POSTURAL EN LA VIDA COTIDIANA
Sentarse con la espalda apoyada, levantar peso flexionando las rodillas y no la columna, y evitar posturas estáticas prolongadas son normas básicas que funcionan. Si trabajas sentado, levántate cada 45 minutos. Si conduces mucho, ajusta el asiento para mantener la curva lumbar.
Estas correcciones son simples, pero el 70 % de los pacientes que atendemos no las aplica hasta que el dolor aparece.
MANTENIMIENTO DE LA SALUD DE LA COLUMNA
El ejercicio regular es la herramienta más eficaz para prevenir recidivas. Pilates, entrenamiento funcional y trabajo de core fortalecen la musculatura que protege los discos. Las sesiones de 45 minutos, con supervisión profesional, son suficientes para generar adaptaciones reales.
En casos crónicos, el proceso de readaptación puede extenderse entre 3 y 6 meses; en casos agudos bien tratados, las mejoras son evidentes en 4 a 6 semanas. Tu columna acumula las compensaciones de años de hábitos, y cuanto antes actúes, menos complejo será el camino de vuelta.
Si tienes dolor irradiado, hormigueo o pérdida de fuerza, no esperes a que el problema se cronifique. En nuestras sedes puedes empezar con una valoración completa sin compromiso. Reserva tu clase de prueba gratuita y da el primer paso hacia una espalda que funcione como debe.

Antonio Pérez
• Diplomatura en Fisioterapia.
• Especialización en Fisioterapia Manual Osteopática.
• Osteopatía.
• 2º Nivel Licenciatura Medicina Tradicional China.
Formación complementaria: Acupuntura, Osteopatía Sacrocraneal, Biodinámica Sacrocraneal, Liberación Psicosomática, Medicina Ortomolecular y Oligoelementos, Electroterapia baja y media frecuencia, Soporte Vital Básico, Técnicas avanzadas fisioterapia deportiva, Recuperación lesiones deportivas, Técnica D’Jarnette.